LAPORAN PENDAHULUAN DIABETES MELITUS (DM)
DENGAN ULKUS
A.
DEFINISI
Diabetes
Melitus (DM) adalah penyakit metabolik yang kebanyakan herediter, dengan
tanda-tanda hiperglikemia dan glukosuria, disertai dengan atau tidak adanya
gejala klinik akut ataupun kronik, sebagai akibat dari kuranganya insulin
efektif di dalam tubuh, gangguan primer terletak pada metabolisme karbohidrat yang
biasanya disertai juga gangguan metabolism lemak dan protein ( Askandar, 2000
).
Diabetes
melitus adalah penyakit hiperglikemia yang ditandai oleh ketiadaan absolut
insulin atau insensitifitas sel terhadap insulin (Corwin, 2001).
Ulkus adalah luka
terbuka pada permukaan kulit atau selaput lender dan ulkus adalah
kematian jaringan yang luas dan disertai invasif kuman saprofit. Adanya kuman
saprofit tersebut menyebabkan ulkus berbau, ulkus diabetikum juga
merupakan salah satu gejala klinik dan perjalanan penyakit DM dengan neuropati
perifer, (Andyagreeni, 2010).
Ulkus
Diabetik merupakan komplikasi kronik dari Diabetes Melllitus sebagai
sebab utama morbiditas, mortalitas serta kecacatan penderita Diabetes. Kadar
LDL yang tinggi memainkan peranan penting untuk terjadinya Ulkus Uiabetik untuk
terjadinya Ulkus Diabetik melalui pembentukan plak atherosklerosis pada
dinding pembuluh darah, (zaidah 2005).
Ulkus kaki Diabetes
(UKD) merupakan komplikasi yang berkaitan dengan morbiditas akibat Diabetes
Melitus. Ulkus kaki Diabetes merupakan komplikasi serius
akibat Diabetes, (Andyagreeni, 2010).
.png) |
| Kaki Diabetes |
B.
KLASIFIKASI TIPE DM
Klasifikasi Diabetes Melitus dari
National Diabetus Data Group: Classification and Diagnosis of Diabetes Melitus
and Other Categories of Glucosa Intolerance:
1.
Klasifikasi
Klinis
a. Diabetes
Melitus
1) Tipe
tergantung insulin (DMTI), Tipe I
2) Tipe
tak tergantung insulin (DMTTI), Tipe II (DMTTI yang tidak mengalami obesitas ,
dan DMTTI dengan obesitas)
b. Gangguan
Toleransi Glukosa (GTG)
c. Diabetes
Kehamilan (GDM)
2.
Klasifikasi
risiko statistik
a. Sebelumnya
pernah menderita kelainan toleransi glukosa
b. Berpotensi
menderita kelainan toleransi glukosa
C.
ETIOLOGI
Menurut Smeltzer dan Bare (2001), penyebab
dari diabetes melitus adalah:
1.
Diabetes Melitus tergantung insulin (DMTI)
a.
Faktor
genetic
Penderita diabetes tidak mewarisi
diabetes tipe I itu sendiri tetapi mewarisi suatu presdisposisi atau
kecenderungan genetic kearah terjadinya diabetes tipe I. Kecenderungan genetic
ini ditentukan pada individu yang memililiki tipe antigen HLA (Human
Leucocyte Antigen) tertentu. HLA merupakan kumpulan gen yang bertanggung jawab atas
antigen tranplantasi dan proses imun lainnya.
b.
Faktor
imunologi
Pada diabetes
tipe I terdapat bukti adanya suatu respon autoimun. Ini merupakan respon
abnormal dimana antibody terarah pada jaringan normal tubuh dengan cara
bereaksi terhadap jaringan tersebut yang dianggapnya seolah-olah sebagai
jaringan asing.
c.
Faktor
lingkungan
Faktor eksternal yang dapat memicu
destruksi sel β pancreas, sebagai contoh hasil penyelidikan menyatakan bahwa
virus atau toksin tertentu dapat memicu proses autuimun yang dapat menimbulkan
destuksi sel β pankreas.
2. Diabetes
Melitus tak tergantung insulin (DMTTI)
Secara pasti
penyebab dari DM tipe II ini belum diketahui, factor genetic diperkirakan
memegang peranan dalam proses terjadinya resistensi insulin. Diabetes Melitus
tak tergantung insulin (DMTTI) penyakitnya mempunyai pola familiar yang kuat.
DMTTI ditandai dengan kelainan dalam sekresi insulin maupun dalam kerja
insulin. Pada awalnya tampak terdapat resistensi dari sel-sel sasaran terhadap
kerja insulin. Insulin mula-mula mengikat dirinya kepada reseptor-reseptor
permukaan sel tertentu, kemudian terjadi reaksi intraselluler yang meningkatkan
transport glukosa menembus membran sel. Pada pasien dengan DMTTI terdapat
kelainan dalam pengikatan insulin dengan reseptor. Hal ini dapat disebabkan
oleh berkurangnya jumlah tempat reseptor yang responsif insulin pada membran
sel. Akibatnya terjadi penggabungan abnormal antara komplek reseptor insulin
dengan system transport glukosa. Kadar glukosa normal dapat dipertahankan dalam
waktu yang cukup lama dan meningkatkan sekresi insulin, tetapi pada akhirnya
sekresi insulin yang beredar tidak lagi memadai untuk mempertahankan euglikemia
(Price,1995). Diabetes Melitus tipe II disebut juga Diabetes Melitus tidak
tergantung insulin (DMTTI) atau Non Insulin Dependent Diabetes Melitus
(NIDDM) yang merupakan suatu kelompok heterogen bentuk-bentuk Diabetes yang
lebih ringan, terutama dijumpai pada orang dewasa, tetapi terkadang dapat
timbul pada masa kanak-kanak. Faktor risiko yang berhubungan dengan proses
terjadinya DM tipe II, diantaranya adalah:
1)
Usia ( resistensi insulin cenderung meningkat pada usia di atas 65 tahun)
2) Obesitas
3) Riwayat keluarga
4) Kelompok etnik
3.
Diabetes
dengan Ulkus
a. Faktor endogen:
1) Neuropati:
Terjadi kerusakan saraf sensorik yang dimanifestasikan dengan
penurunan sensori nyeri, panas, tak terasa, sehingga mudah terjadi trauma dan
otonom/simpatis yang dimanifestasikan dengan peningkatan aliran darah, produksi
keringat tidak ada dan hilangnya tonus vaskuler
2) Angiopati
Dapat disebabkan oleh faktor genetic, metabolic dan faktor resiko
lain.
3) Iskemia
Adalah arterosklerosis (pengapuran dan penyempitan pembuluh darah)
pada pembuluh darah besar tungkai (makroangiopati) menyebabkan penurunan aliran
darah ke tungkai, bila terdapat thrombus akan memperberat timbulnya gangrene
yang luas.
Aterosklerosis dapat disebabkan oleh faktor:
·
Adanya hormone aterogenik
·
Merokok
·
Hiperlipidemia
Manifestasi kaki diabetes iskemia:
§ Kaki dingin
§ Nyeri nocturnal
§ Tidak terabanya denyut nadi
§ Adanya pemucatan ekstrimitas inferior
§ Kulit mengkilap
§ Hilangnya rambut dari jari kaki
§ Penebalan kuku
§ Gangrene kecil atau luas.
b. Faktor eksogen
1) Trauma
2) Infeksi
D.
ANATOMI DAN FISIOLOGI
1. Anatomi
Pankreas
Pankreas merupakan
sekumpulan kelenjar yang panjangnya kira-kira 15 cm, lebar 5 cm, mulai dari duodenum
sampai ke limpa dan beratnya rata-rata 60-90 gram. Terbentang pada
vertebrata lumbalis 1 dan 2 di belakang lambung.
Pankreas juga
merupakan kelenjar endokrin terbesar yang terdapat di dalam tubuh baik
hewan maupun manusia. Bagian depan ( kepala ) kelenjar pankreas terletak
pada lekukan yang dibentuk oleh duodenum dan bagian pilorus dari lambung.
Bagian badan yang merupakan bagian utama dari organ ini merentang ke arah limpa
dengan bagian ekornya menyentuh atau terletak pada alat ini. Dari
segi perkembangan embriologis, kelenjar pankreas terbentuk dari epitel
yang berasal dari lapisan epitel yang membentuk usus (Tambayong,
2001).
Fungsi pankreas ada 2 yaitu :
a. Fungsi eksorin
yaitu membentuk getah pankreas yang berisi enzim dan elektrolit.
b. Fungsi endokrin
yaitu sekelompok kecil atau pulau langerhans, yang bersama-sama membentuk
organ endokrin yang mensekresikan insulin. Pulau langerhans manusia
mengandung tiga jenis sel utama,yaitu :
1) Sel-sel A
( alpha ), jumlahnya sekitar 20-40 % ; memproduksi glukagon yang
manjadi faktor hiperglikemik, suatu hormon yang mempunyai “ anti insulin
like activity “.
2) Sel-sel B
( betha ), jumlahnya sekitar 60-80 % , membuat insulin.
3) Sel-sel D
(delta), jumlahnya sekitar 5-15 %, membuat somatostatin yang
menghambat pelepasan insulin dan glukagon . (Tambayong, 2001).
 |
| Anatomi Pankreas |
2. Fisiologi
Kadar glukosa dalam darah sangat
dipengaruhi fungi hepar, pankreas, adenohipofisis dan adrenal. Glukosa yang
berasal dari absorpsi makanan diintestin dialirkan ke hepar melalui vena porta,
sebagian glukosa akan disimpan sebagai glikogen. Pada saat ini kadar glukosa di
vena porta lebih tinggi daripada vena hepatica, setelah absorsi selesai gliogen
hepar dipecah lagi menjadi glukosa, sehingga kadar glukosa di vena hepatica
lebih tinggi dari vena porta. Jadi hepar berperan sebagai glukostat. Pada
keadaan normal glikogen di hepar cukup untuk mempertahankan kadar glukosa dalam
beberapa hari, tetapi bila fungsi hepar terganggu akan mudah terjadi
hipoglikemi atau hiperglikemi. Sedangkan peran insulin dan glucagon sangat
penting pada metabolisme karbonhidrat. Glukagon menyebabkan glikogenolisis
dengan merangsang adenilsiklase, enzim yang dibutuhkan untuk mengaktifkan
fosforilase. Enzim fosforilase penting untuk gliogenolisis. Bila cadangan
glikogen hepar menurun maka glukoneogenesis akan lebih aktif. Jumlah glukosa
yang diambil dan dilepaskan oleh hati dan yang dipergunakan oleh jaringan perifer
tergantung dari keseimbangan fisiologis beberapa hormon antara lain
:
a. Hormon yang
dapat merendahkan kadar gula darah yaitu insulin.
Kerja insulin yaitu merupakan hormon
yang menurunkan glukosa darah dengan cara membantu glukosa darah masuk
kedalam sel.
1) Glukagon yang
disekresi oleh sel alfa pulau lengerhans.
2) Epinefrin yang
disekresi oleh medula adrenal dan jaringan kromafin.
3) Glukokortikoid yang disekresikan oleh korteks
adrenal.
4). Growth hormone yang disekresi
oleh kelenjar hipofisis anterior.
b. Glukogen,
epineprin, glukokortikoid, dan growth hormone membentuk suatu
mekanisme counfer-regulator yang mencegah timbulnya hipoglikemia akibat
pengaruh insulin.
 |
| Diabetes Melitus (DM) |
E.
PATOFISIOLOGI DAN PATHWAY
Menurut
Smeltzer dan Bare (2001), patofisiologi dari diabetes melitus adalah :
1. Diabetes tipe I
Pada Diabetes tipe I terdapat
ketidakmampuan untuk menghasilkan insulin karena sel-sel beta pankreas telah
dihancurkan oleh proses autoimun. Hiperglikemia puasa terjadi akibat produksi
glukosa yang tidak terukur oleh hati. Disamping itu, glukosa yang berasal dari
makanan tidak dapat disimpan dalam hati meskipun tetap berada dalam darah dan
menimbulkan hiperglikemia postprandial (sesudah makan). Jika konsentrasi
glukosa dalam darah cukup tinggi, ginjal tidak dapat menyerap kembali semua
glukosa yang tersaring keluar, akibatnya glukosa tersebut muncul dalam urin
(Glukosuria). Ketika glukosa yang berlebih dieksresikan dalam urin, ekskresi
ini akan disertai pengeluaran cairan dan elektrolit yang berlebihan. Keadaan
ini dinamakan diuresis osmotik. Sebagai akibat dari kehilangan cairan yang
berlebihan, pasien akan mengalami peningkatan dalam berkemih (poliuria) dan
rasa haus (polidipsia). Defisiensi insulin juga mengganggu metabolisme protein
dan lemak yang menyebabkan penurunan berat badan. Pasien dapat mengalami
peningkatan selera makan (polifagia) akibat menurunnya simpanan kalori. Gejala
lainnya mencakup kelelahan dan kelemahan.Proses ini akan terjadi tanpa hambatan
dan lebih lanjut turut menimbulkan hiperglikemia. Disamping itu akan terjadi
pemecahan lemak yang mengakibatkan peningkatan produksi badan keton yang
merupakan produk samping pemecahan lemak. Badan keton merupakan asam yang
mengganggu keseimbangan asam basa tubuh apabila jumlahnya berlebihan. Ketoasidosis
diabetik yang diakibatkannya dapat menyebabkan tandatanda dan gejala seperti
nyeri abdominal, mual, muntah, hiperventilasi, napas berbau aseton dan bila
tidak ditangani akan menimbulkan perubahan kesadaran, koma bahkan kematian.
2. Diabetes tipe II
Pada Diabetes tipe II terdapat dua
masalah yang berhubungan dengan insulin, yaitu resistensi insulin dan gangguan
sekresi insulin. Normalnya insulin akan terikat dengan reseptor khusus pada
permukaan sel. Sebagai akibat terikatnya insulin dengan reseptor tersebut,
terjadi suatu rangkaian reaksi dalam metabolisme glukosa didalam sel.
Resistensi insulin pada diabetes tipe II disertai dengan penurunan reaksi
intrasel ini. Dengan demikian insulin menjadi tidak efektif untuk menstimulasi
pengambilan glukosa oleh jaringan. Akibat intoleransi glukosa yang berlangsung
lambat dan progresif maka awitan diabetes tipe II dapat berjalan tanpa
terdeteksi. Jika gejalanya dialami pasien, gejala tersebut sering bersifat
ringan dan dapat mencakup kelelahan, iritabilitas, poliuria, polidipsia, luka
yang lama sembuh, infeksi vagina atau pandangan yang kabur ( jika kadar
glukosanya sangat tinggi).
Penyakit Diabetes membuat gangguan/
komplikasi melalui kerusakan pada pembuluh darah di seluruh tubuh, disebut
angiopati diabetik. Penyakit ini berjalan kronis dan terbagi dua yaitu gangguan
pada pembuluh darah besar (makrovaskular) disebut makroangiopati, dan pada
pembuluh darah halus (mikrovaskular) disebut mikroangiopati. Ulkus
Diabetikum terdiri dari kavitas sentral biasanya lebih besar disbanding
pintu masuknya, dikelilingi kalus keras dan tebal. Awalnya proses pembentukan
ulkus berhubungan dengan hiperglikemia yang berefek terhadap saraf perifer,
kolagen, keratin dan suplai vaskuler. Dengan adanya tekanan mekanik terbentuk
keratin keras pada daerah kaki yang mengalami beban terbesar. Neuropati
sensoris perifer memungkinkan terjadinya trauma berulang mengakibatkan
terjadinya kerusakan jaringan dibawah area kalus. Selanjutnya terbentuk kavitas
yang membesar dan akhirnya ruptur sampai permukaan kulit menimbulkan ulkus.
Adanya iskemia dan penyembuhan luka abnormal manghalangi resolusi.
Mikroorganisme yang masuk mengadakan kolonisasi didaerah ini. Drainase yang
inadekuat menimbulkan closed space infection. Akhirnya sebagai konsekuensi
sistem imun yang abnormal, bakteria sulit dibersihkan dan infeksi menyebar ke
jaringan sekitarnya, (Anonim 2009).
Pathway Diabetes Melitus (DM)
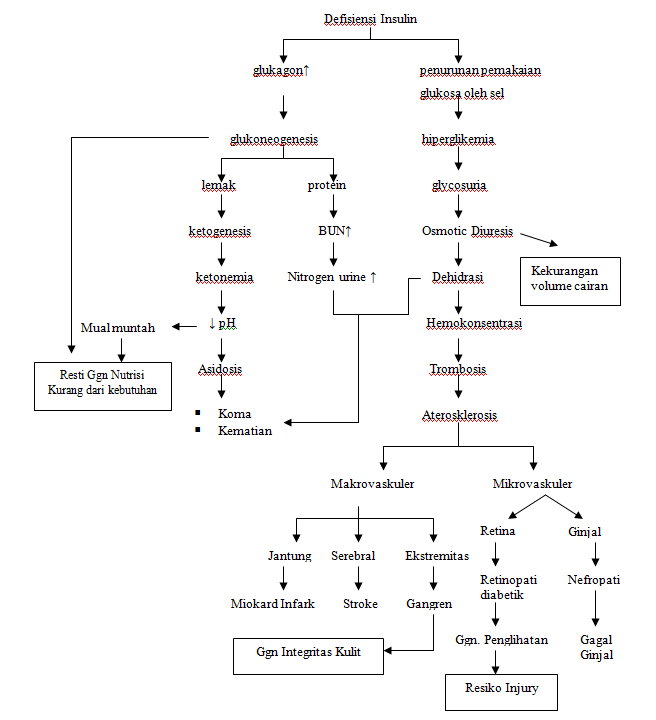 |
| Pathway DIABETES MELITUS (DM) |
F.
MANIFESTASI KLINIS
1. Diabetes
Tipe I
a.
hiperglikemia berpuasa
b.
glukosuria, diuresis osmotik, poliuria,
polidipsia, polifagia
c.
keletihan dan kelemahan
d.
ketoasidosis diabetik (mual, nyeri abdomen,
muntah, hiperventilasi, nafas bau buah, ada perubahan tingkat kesadaran, koma,
kematian)
2.
Diabetes Tipe II
a.
lambat (selama tahunan), intoleransi glukosa
progresif
b.
gejala seringkali ringan mencakup keletihan,
mudah tersinggung, poliuria, polidipsia, luka pada kulit yang sembuhnya lama,
infeksi vaginal, penglihatan kabur
c.
komplikaasi jangka panjang (retinopati,
neuropati, penyakit vaskular perifer)
3. Ulkus Diabetikum
Ulkus Diabetikum akibat
mikriangiopatik disebut juga ulkus panas walaupun nekrosis, daerah akral
itu tampak merah dan terasa hangat oleh peradangan dan biasanya teraba pulsasi
arteri dibagian distal . Proses mikroangipati menyebabkan sumbatan pembuluh
darah, sedangkan secara akut emboli memberikan gejala klinis 5 P yaitu :
a. Pain (nyeri)
b. Paleness (kepucatan)
c. Paresthesia
(kesemutan)
d. Pulselessness
(denyut
nadi hilang)
e. Paralysis (lumpuh).
Bila terjadi sumbatan kronik, akan timbul
gambaran klinis menurut pola dari fontaine:
a.
Stadium I : asimptomatis atau gejala tidak khas (kesemutan).
b.
Stadium II : terjadi klaudikasio intermiten
c.
Stadium III : timbul nyeri saat istitrahat.
d.
Stadium IV : terjadinya kerusakan jaringan karena anoksia (ulkus).
Smeltzer dan Bare (2001: 1220).
Klasifikasi :
Wagner (1983). membagi gangren kaki
diabetik menjadi enam tingkatan,yaitu:
Derajat 0 :Tidak ada lesi terbuka, kulit
masih utuh dengan kemungkinan disertai kelainan bentuk kaki seperti “ claw,callus
“.
Derajat I :
Ulkus superfisial terbatas pada kulit.
Derajat II :Ulkus
dalam menembus tendon dan tulang
Derajat III :
Abses dalam, dengan atau tanpa osteomielitis.
Derajat IV : Gangren jari kaki atau bagian distal
kaki dengan atau tanpa selulitis.
Derajat V :
Gangren seluruh kaki atau sebagian tungkai.
.jpg) |
| DIABETES MELITUS (DM) |
G.
KOMPLIKASI
Komplikasi
yang berkaitan dengan kedua tipe DM digolongkan sebagai akut dan kronik :
1.
Komplikasi akut
Komplikasi akut terjadi sebagai akibat dari
ketidakseimbangan jangka pendek dari glukosa darah.
a. Hipoglikemia.
b. Ketoasidosis
diabetic (DKA)
c. sindrom
hiperglikemik hiperosmolar non ketotik (HONK).
2.
Komplikasi kronik
Umumnya terjadi 10 sampai 15 tahun setelah awitan.
a. Makrovaskular
(penyakit pembuluh darah besar), mengenai sirkulasi koroner, vaskular perifer
dan vaskular selebral.
b. Mikrovaskular
(penyakit pembuluh darah kecil), mengenai mata (retinopati) dan ginjal
(nefropati). Kontrol kadar glukosa darah untuk memperlambat atau menunda awitan
baik komplikasi mikrovaskular maupun makrovaskular.
c. Penyakit
neuropati, mengenai saraf sensorik-motorik dan autonomi serta menunjang masalah
seperti impotensi dan ulkus pada kaki.
d. Ulkus/gangren
Terdapat lima
grade ulkus diabetikum antara lain:
1) Grade
0 :
tidak ada luka
2) Grade I : kerusakan hanya
sampai pada permukaan kulit
3) Grade II : kerusakan
kulit mencapai otot dan tulang
4) Grade
III : terjadi abses
5) Grade IV :
Gangren pada kaki bagian distal
6) Grade V :
Gangren pada seluruh kaki dan tungkai
3.
Komplikasi jangka panjang dari diabetes
Organ/jaringan yg terkena
|
Yg terjadi
|
Komplikasi
|
Pembuluh darah
|
Plak aterosklerotik terbentuk
& menyumbat arteri berukuran besar atau sedang di jantung, otak, tungkai
& penis.
Dinding pembuluh darah kecil mengalami kerusakan sehingga pembuluh tidak dapat mentransfer oksigen secara normal & mengalami kebocoran |
Sirkulasi yg jelek menyebabkan
penyembuhan luka yg jelek & bisa menyebabkan penyakit jantung, stroke,
gangren kaki & tangan, impoten & infeksi
|
Mata
|
Terjadi kerusakan pada pembuluh
darah kecil retina
|
Gangguan penglihatan & pada
akhirnya bisa terjadi kebutaan
|
Ginjal
|
· Penebalan pembuluh darah ginjal
· Protein bocor ke dalam air kemih
· Darah tidak disaring secara normal
|
Fungsi ginjal yg buruk
Gagal ginjal |
Saraf
|
Kerusakan saraf karena glukosa
tidak dimetabolisir secara normal & karena aliran darah berkurang
|
· Kelemahan tungkai yg terjadi secara tiba-tiba atau secara
perlahan
· Berkurangnya rasa, kesemutan & nyeri di tangan & kaki
· Kerusakan saraf menahun
|
Sistem saraf otonom
|
Kerusakan pada saraf yg
mengendalikan tekanan darah & saluran pencernaan
|
·
Tekanan
darah yg naik-turun
·
Kesulitan
menelan & perubahan fungsi pencernaan disertai serangan diare
|
Kulit
|
Berkurangnya aliran darah ke
kulit & hilangnya rasa yg menyebabkan cedera berulang
|
· Luka, infeksi dalam (ulkus diabetikum)
· Penyembuhan luka yg jelek
|
Darah
|
Gangguan fungsi sel darah putih
|
Mudah terkena infeksi, terutama
infeksi saluran kemih & kulit
|
H.
PEMERIKSAAN PENUNJANG
1. Glukosa
darah: darah arteri / kapiler 5-10% lebih tinggi daripada darah vena,
serum/plasma 10-15% daripada darah utuh, metode dengan deproteinisasi 5% lebih
tinggi daripada metode tanpa deproteinisasi
2. Glukosa
urin: 95% glukosa direabsorpsi tubulus, bila glukosa darah > 160-180% maka
sekresi dalam urine akan naik secara eksponensial, uji dalam urin: + nilai ambang ini akan naik pada orang tua.
Metode yang populer: carik celup memakai
GOD.
3. Benda
keton dalam urine: bahan urine segar karena asam asetoasetat cepat
didekrboksilasi menjadi aseton. Metode yang dipakai Natroprusid,
3-hidroksibutirat tidak terdeteksi
4. Pemeriksan
lain: fungsi ginjal ( Ureum, creatinin), Lemak darah: (Kholesterol, HDL, LDL,
Trigleserid), fungsi hati, antibodi anti sel insula langerhans ( islet
cellantibody)
I.
PENATALAKSANAAN
1. Medis
a. Obat
1) Tablet
OAD (Oral Antidiabetes)
a) Mekanisme
kerja sulfanilurea
·
kerja OAD tingkat prereseptor : pankreatik,
ekstra pancreas
·
kerja OAD tingkat reseptor
b) Mekanisme
kerja Biguanida
Biguanida tidak mempunyai efek
pankreatik, tetapi mempunyai efek lain yang dapat meningkatkan efektivitas
insulin, yaitu:
·
Biguanida
pada tingkat prereseptor à ekstra pankreatik
(1) Menghambat
absorpsi karbohidrat
(2) Menghambat
glukoneogenesis di hati
(3) Meningkatkan
afinitas pada reseptor insulin
(4) Biguanida pada tingkat reseptor : meningkatkan jumlah
reseptor insulin
(5) Biguanida pada tingkat pascareseptor : mempunyai efek
intraseluler
b. Insulin
1) Indikasi
penggunaan insulin
a)
DM
tipe I
b)
DM
tipe II yang pada saat tertentu tidak dapat dirawat dengan OAD
c)
DM
kehamilan
d)
DM dan gangguan faal hati yang berat
e)
DM dan infeksi akut (selulitis, gangren)
f)
DM dan TBC paru akut
g)
DM dan koma lain pada DM
h)
DM
operasi
2) Insulin
diperlukan pada keadaan :
a) Penurunan
berat badan yang cepat.
b) Hiperglikemia
berat yang disertai ketoasidosis.
c) Ketoasidosis diabetik.
d) Gangguan
fungsi ginjal atau hati yang berat.
2. Keperawatan
Usaha
perawatan dan pengobatan yang ditujukan terhadap ulkus antara lain
dengan antibiotika atau kemoterapi. Perawatan luka dengan mengompreskan ulkus
dengan larutan klorida atau larutan antiseptic ringan. Misalnya rivanol dan
larutan kalium permanganate 1 : 500 mg dan penutupan ulkus dengan kassa
steril. Alat-alat ortopedi yang secaramekanik yang dapat merata tekanan tubuh
terhadap kaki yang luka amputasi mungkin diperlukan untuk kasus DM.Menurut
Smeltzer dan Bare (2001: 1226), tujuan utama penatalaksanaan terapi pada Diabetes
Melitus adalah menormalkan aktifitas insulin dan kadar glukosa darah,
sedangkan tujuan jangka panjangnya adalah untuk menghindari terjadinya
komplikasi. Ada beberapa komponen dalam penatalaksanaan Ulkus Diabetik:
a. Diet
Diet dan pengendalian berat badan merupakan
dasar untuk memberikan semua unsur makanan esensial, memenuhi kebutuhan energi,
mencegah kadar glukosa darah yang tinggi dan menurunkan kadar lemak.
Prinsip diet DM, adalah:
1) Jumlah
sesuai kebutuhan
2) Jadwal
diet ketat
3) Jenis:
boleh dimakan/tidak
Diit DM sesuai dengan paket-paket yang
telah disesuaikan dengan kandungan kalorinya.
(1) Diit DM I : 1100 kalori
(2) Diit DM II : 1300 kalori
(3) Diit DM III : 1500 kalori
(4) Diit DM IV : 1700 kalori
(5) Diit DM V : 1900 kalori
(6) Diit DM VI : 2100 kalori
(7) Diit DM VII : 2300 kalori
(8) Diit DM VIII: 2500 kalori
Diit I s/d III : diberikan kepada penderita yang terlalu gemuk
Diit IV s/d V : diberikan kepada penderita dengan berat badan normal
Diit
VI s/d VIII : diberikan kepada penderita
kurus. Diabetes remaja, atau diabetes komplikasi.
Penentuan jumlah
kalori Diit Diabetes Melitus harus disesuaikan oleh status gizi penderita,
penentuan gizi dilaksanakan dengan menghitung Percentage of relative body
weight (BBR= berat badan normal) dengan rumus:
BB
(Kg)
BBR = ------------------X 100 %
TB
(cm) – 100
1)
Kurus
(underweight) : BBR < 90 %
2)
Normal
(ideal) : BBR 90 – 110 %
3)
Gemuk
(overweight) : BBR > 110 %
4)
Obesitas,
apabila : BBR
> 120 %
-
Obesitas ringan : BBR 120 – 130 %
-
Obesitas sedang : BBR 130 – 140 %
-
Obesitas berat : BBR 140 – 200 %
-
Morbid : BBR > 200 %
Sebagai
pedoman jumlah kalori yang diperlukan sehari-hari untuk penderita DM yang
bekerja biasa adalah:
1)
kurus
: BB X 40 – 60 kalori
sehari
2)
Normal
: BB X 30 kalori sehari
3)
Gemuk : BB X 20 kalori sehari
4)
Obesitas : BB X 10-15 kalori sehari
b. Latihan
Dengan latihan ini misalnya dengan
berolahraga yang teratur akan menurunkan kadar glukosa darah dengan
meningkatkan pengambilan glukosa oleh otot dan memperbaiki pemakaian kadar
insulin.
c. Pemantauan
Dengan melakukan pemantaunan kadar glukosa
darah secara mandiri diharapkan pada penderita diabetes dapat mengatur
terapinya secara optimal.
d. Terapi
(jika diperlukan)
Penyuntikan insulin sering dilakukan dua
kali per hari untuk mengendalikan kenaikan kadar glukosa darah sesudah makan
dan pada malam hari.
e. Pendidikan
Tujuan dari pendidikan ini adalah supaya
pasien dapat mempelajari keterampilan dalam melakukan penatalaksanaan diabetes
yang mandiri dan mampu menghindari komplikasi dari diabetes itu sendiri.
Pendidikan kesehatan perawatan kaki
1. Hiegene kaki:
·
Cuci kaki setiap hari, keringkan sela-sela jari dengan cara menekan, jangan
digosok
·
Setelah kering diberi lotion untuk mencegah kering, bersisik dan gesekan
yang berlebih
·
Potong kuku secara teratur dan susut kuku jangan dipotong
·
Gunakan sepatu tumit rendah, kulit lunak dan tidak sempit
·
Gunakan kaos kaki yang tipis dan hangat serta tidak sempit
·
Bila terdapat callus, hilangkan callus yang berlebihan dengan cara kaki
direndam dalam air hangat sekitar 10 menit kemudian gosok dengan handuk atau
dikikir jangan dikelupas.
2. Alas kaki yang tepat
3. Mencegah trauma kaki
4. Berhenti merokok
5. Segera bertindak jika ada masalah
f. Kontrol
nutrisi dan metabolic
Faktor nutrisi merupakan salah satu faktor
yang berperan dalam penyembuhan luka. Adanya anemia dan hipoalbuminemia akan
berpengaruh dalam proses penyembuhan. Perlu memonitor Hb diatas 12 gram/dl dan
pertahankan albumin diatas 3,5 gram/dl. Diet pada penderita DM dengan
selulitis atau gangren diperlukan protein tinggi yaitu dengan komposisi protein
20%, lemak 20% dan karbohidrat 60%. Infeksi atau inflamasi dapat mengakibatkan
fluktuasi kadar gula darah yang besar. Pembedahan dan pemberian antibiotika
pada abses atau infeksi dapat membantu mengontrol gula darah. Sebaliknya
penderita dengan hiperglikemia yang tinggi, kemampuan melawan infeksi turun
sehingga kontrol gula darah yang baik harus diupayakan sebagai perawatan pasien
secara total.
g. Stres
Mekanik
Perlu meminimalkan beban berat (weight
bearing) pada ulkus. Modifikasi weight bearing meliputi bedrest, memakai
crutch, kursi roda, sepatu yang tertutup dan sepatu khusus. Semua pasien yang
istirahat ditempat tidur, tumit dan mata kaki harus dilindungi serta kedua
tungkai harus diinspeksi tiap hari. Hal ini diperlukan karena kaki pasien sudah
tidak peka lagi terhadap rasa nyeri, sehingga akan terjadi trauma berulang
ditempat yang sama menyebabkan bakteri masuk pada tempat luka.
h. Tindakan
Bedah
Berdasarkan berat ringannya penyakit
menurut Wagner maka tindakan pengobatan atau pembedahan dapat ditentukan
sebagai berikut:
a. Derajat 0 : perawatan lokal secara
khusus tidak ada.
b. Derajat I - V : pengelolaan medik dan
bedah minor
SOP
PERAWATAN LUKA DM
A. TAHAP PRE INTERAKSI
1. Cek catatan medis dan perawatan
2. Kaji kebutuhan klien untuk
manajemen nyeri farmakologi (analgetik) atau nonfarmakologi saat akan dilakukan
perawatan luka.
3. Cuci tangan
4. Siapkan alat-alat:
a. Satu set perawatan luka steril/
bak steril:
-
Sarung tangan steril 1 pasang
-
Pinset anatomis 2 buah
-
Pinset chirurgis 1 buah
-
Gunting jaringan 1 buah
-
Kassa steril
-
Kom berisi larutan pembersih (normal salin 0,9%
sesuai order dokter)
b. Alat non steril:
-
Sarung tangan bersih
-
Kapas alkohol
-
Korentang
-
Perlak atau pengalas
-
Bengkok
-
Kom berisi Lysol 1%
-
Gunting verban/ plester
-
Verban
-
Plester
-
Schort
-
Masker
-
Obat sesuai program medis
-
Tempat sampah
B. TAHAP ORIENTASI
1.
Siapkan dan dekatkan alat-alat dekat pasien
2.
Memberi salam, panggil klien serta mengenalkan diri
3.
Menerangkan prosedur dan tujuan tindakan
4.
Berikan kesempatan pada pasien untuk bertanya.
C. TAHAP KERJA
1.
Cuci tangan
2.
Jaga privasi klien
3.
Gunakan schort, masker
4.
Gunakan sarung tangan bersih sebagai proteksi
5.
Tempatkan tempat sampah dekat dengan kita
6.
Atur posisi klien senyaman mungkin dan yang
memudahkan dalam perawatan luka
7.
Pasang perlak dan pengalas di bawah pada bagian luka
yang akan dirawat
8.
Taruh bengkok dekat dengan luka
9.
Lepaskan plester, ikatan atau balutan dengan pinset,
basahi plester dengan kapas yang diolesi alcohol dan tarik plester perlahan
sejajar pada kulit dan mengarah pada balutan dengan menggunakan pinset
anatomis. Bila balutan lengket dengan luka maka basahi dengan dengan NS
secukupnya.
10. Angkat balutan dan pertahankan
permukaan kotor jauh dari penglihatan klien.
11. Buang balutan kotor pada bengkok
12. Inspeksi keadaan luka (tipe luka,
derajat luka, tanda-tanda infeksi,pus)
13. Taruh pinset yang telah digunakan
di cairan desinfektan dan lepaskan sarung tangan bersih.
14. Gunakan teknik steril dalam
membuka alat-alat steril dan menuangkan cairan sesuai order.
15. Pakai sarung tangan steril dan
ambil pinset anatomis dan chirurgis
16. Pegang pinset chirurgis pada
tangan dominan dan anatomis pada tangan non dominan untuk memegang kassa yang
telah dibasahi dengan normal salin 0,9%.
17. Bersihkan luka menggunakan tangan
dominant dengan gerakan satu arah sirkuler (dalam ke luar) atau (atas ke bawah)
dengan ganti kassa pada tiap area.keluarkan pus dengan menekan area luka secara
perlahan, pada jaringan nekrosis dapat dilakukan debridement.
18. Keringakan luka dengan kassa
kering
19. Beri obat pada area luka sesuai
dengan order
20. Tutup luka dengan kassa kering
sesuai dengan kebutuhan
21. Balut luka dengan verban
22. Pasang plester untuk fiksasi
balutan
23. Buang kotoran pada bengkok pada
tempat sampah dan bereskan alat
24. Lepaskan sarung tangan
25. Cuci tangan
D. TAHAP TERMINASI
1. Evaluasi perasaan klien
2. Simpulkan hasil kegiatan
3. Berikan reinforcement positif
4. Lakukan kontrak untuk kegiatan
selanjutnya
5. Akhiri kegiatan
E. TAHAP DOKUMENTASI
1. Hari, tanggal, nama pasien,
tindakan, keadaan luka, tanda tangan perawat.
.jpg) |
| Kaki Diabetik/ Diabetes |
ASUHAN KEPERAWATAN
A.
PENGKAJIAN
Pengkajian pada klien dengan gangguan
sistem endokrin diabetes melitus dilakukan mulai dari pengumpulan data yang
meliputi : biodata, riwayat kesehatan, keluhan utama, sifat keluhan, riwayat
kesehatan masa lalu, pemeriksaan fisik, pola kegiatan sehari-hari. Hal yang
perlu dikaji pada klien degan diabetes melitus :
1. Aktivitas
dan istirahat :
Kelemahan,
susah berjalan/bergerak, kram otot, gangguan istirahat dan tidur,
tachicardi/tachipnea pada waktu melakukan aktivitas dan koma
2. Sirkulasi
Riwayat
hipertensi, penyakit jantung seperti IMA, nyeri, kesemutan pada ekstremitas
bawah, luka yang sukar sembuh, kulit kering, merah, dan bola mata cekung.
3. Eliminasi
Poliuri,nocturi,
nyeri, rasa terbakar, diare, perut kembung dan pucat.
4. Nutrisi
Nausea, vomitus, berat badan menurun,
turgor kulit jelek, mual/muntah.
5. Neurosensori
Sakit kepala, menyatakan seperti mau
muntah, kesemutan, lemah otot, disorientasi, letargi, koma dan bingung.
6. Nyeri
Pembengkakan perut, meringis.
7. Respirasi
Tachipnea, kussmaul, ronchi, wheezing
dan sesak nafas.
8. Keamanan
Kulit
rusak, lesi/ulkus, menurunnya kekuatan umum.
9. Seksualitas
Adanya peradangan pada daerah vagina,
serta orgasme menurun dan terjadi impoten pada pria.
B.
DIAGNOSA
KEPERAWATAN
1.
Nyeri akut b/d agen injuri fisik
2.
Ketidakseimbangan nutrisi kurang
dari kebutuhan tubuh berhubungan dengan ketidakmampuan tubuh mengabsorbsi zat-zat
gizi berhubungan dengan faktor biologis.
3.
Kerusakan integritas jaringan berhubungan dengan faktor mekanik: perubahan
sirkulasi, imobilitas dan penurunan sensabilitas (neuropati)
4.
Kerusakan mobilitas fisik berhubungan dengan tidak nyaman nyeri,
intoleransi aktifitas, penurunan kekuatan otot
5.
Kurang pengetahuan berhubungan
dengan tidak mengenal (Familiar) dengan sumber informasi.
6.
Deficit self care b/d kelemahan,
penyakitnya
7.
PK: Hipo / Hiperglikemi
8.
PK : Infeksi
C.
RENCANA
KEPERAWATAN
No
|
Diagnosa
|
NOC
|
NIC
|
1
|
Nyeri akut b/d agen injuri
fisik
|
Setelah
dilakukan asuhan keperawatan, tingkat
kenyamanan klien meningkat, dan dibuktikan dengan level nyeri:
klien
dapat melaporkan nyeri pada petugas, frekuensi nyeri, ekspresi wajah, dan menyatakan kenyamanan fisik dan psikologis,
TD 120/80 mmHg, N: 60-100 x/mnt, RR: 16-20x/mnt
Control nyeri dibuktikan dengan klien melaporkan gejala
nyeri dan control nyeri.
|
Manajemen nyeri :
1.
Lakukan pegkajian nyeri secara komprehensif termasuk
lokasi, karakteristik, durasi, frekuensi, kualitas dan ontro presipitasi.
2.
Observasi reaksi
nonverbal dari ketidaknyamanan.
3.
Gunakan teknik komunikasi terapeutik untuk mengetahui
pengalaman nyeri klien sebelumnya.
4.
Kontrol ontro lingkungan yang mempengaruhi nyeri
seperti suhu ruangan, pencahayaan, kebisingan.
5.
Kurangi ontro presipitasi nyeri.
6.
Pilih dan lakukan penanganan nyeri (farmakologis/non
farmakologis)..
7.
Ajarkan teknik non farmakologis (relaksasi, distraksi
dll) untuk mengetasi nyeri..
8.
Berikan analgetik untuk mengurangi nyeri.
9.
Evaluasi tindakan pengurang nyeri/kontrol nyeri.
10.
Kolaborasi dengan dokter bila ada komplain tentang
pemberian analgetik tidak berhasil.
11.
Monitor penerimaan klien tentang manajemen nyeri.
Administrasi
analgetik :.
1.
Cek program pemberian analogetik; jenis, dosis, dan
frekuensi.
2.
Cek riwayat alergi..
3.
Tentukan analgetik pilihan, rute pemberian dan dosis
optimal.
4.
Monitor TTV sebelum dan sesudah pemberian analgetik.
5.
Berikan analgetik tepat waktu terutama saat nyeri
muncul.
6.
Evaluasi efektifitas analgetik, tanda dan gejala efek
samping.
|
2.
|
Ketidakseimbangan
nutrisi kurang dari kebutuhan tubuh bd ketidakmampuan
tubuh mengabsorbsi zat-zat gizi berhubungan dengan faktor biologis.
|
Setelah
dilakukan asuhan keperawatan, klien menunjukan status nutrisi adekuat dibuktikan dengan BB stabil tidak terjadi
mal nutrisi, tingkat energi adekuat, masukan nutrisi adekuat
|
Manajemen Nutrisi
1.
kaji pola makan klien
2.
Kaji adanya alergi makanan.
3.
Kaji makanan yang disukai oleh klien.
4.
Kolaborasi dg ahli gizi untuk penyediaan nutrisi
terpilih sesuai dengan kebutuhan klien.
5.
Anjurkan klien untuk meningkatkan asupan nutrisinya.
6.
Yakinkan diet yang dikonsumsi mengandung cukup serat
untuk mencegah konstipasi.
7.
Berikan informasi tentang kebutuhan nutrisi dan
pentingnya bagi tubuh klien.
Monitor Nutrisi
1.
Monitor BB setiap hari jika memungkinkan.
2.
Monitor respon klien terhadap situasi yang mengharuskan
klien makan.
3.
Monitor lingkungan selama makan.
4.
Jadwalkan pengobatan dan tindakan tidak bersamaan
dengan waktu klien makan.
5.
Monitor adanya mual muntah.
6.
Monitor adanya gangguan dalam proses mastikasi/input
makanan misalnya perdarahan, bengkak dsb.
7.
Monitor intake nutrisi dan kalori.
|
3.
|
Kerusakan integritas jaringan
bd faktor mekanik:
perubahan sirkulasi, imobilitas dan penurunan sensabilitas (neuropati)
|
Setelah dilakukan asuhan keperawatan,
Wound healing meningkat
dengan criteria:
Luka mengecil dalam ukuran dan peningkatan granulasi
jaringan
|
Wound care
1. Catat karakteristik luka:tentukan ukuran dan kedalaman luka, dan
klasifikasi pengaruh ulcers
2. Catat karakteristik cairan secret yang keluar
3.
Bersihkan dengan cairan anti bakteri
4.
Bilas dengan cairan NaCl 0,9%
5.
Lakukan nekrotomi K/P
6.
Lakukan tampon yang sesuai
7. Dressing dengan kasa steril sesuai kebutuhan
8.
Lakukan pembalutan
9. Pertahankan tehnik dressing steril ketika melakukan perawatan luka
10.
Amati setiap perubahan pada balutan
11. Bandingkan dan catat setiap adanya perubahan pada luka
12. Berikan posisi terhindar dari tekanan
|
4..
|
Kerusakan
mobilitas fisik bd tidak nyaman nyeri, intoleransi aktifitas, penurunan
kekuatan otot
|
Setelah dilakukan Asuhan
keperawatan, dapat teridentifikasi Mobility level
Joint movement: aktif.
Self
care:ADLs
Dengan criteria hasil:
1.
Aktivitas fisik meningkat
2.
ROM normal
3. Melaporkan perasaan peningkatan kekuatan kemampuan
dalam bergerak
4.
Klien bisa melakukan aktivitas
5.
Kebersihan diri klien terpenuhi walaupun
dibantu oleh perawat atau keluarga
|
Terapi
Exercise : Pergerakan sendi
1. Pastikan keterbatasan gerak sendi yang dialami
2.
Kolaborasi dengan fisioterapi
3. Pastikan motivasi klien untuk mempertahankan pergerakan
sendi
4. Pastikan klien untuk mempertahankan pergerakan sendi
5. Pastikan klien bebas dari nyeri sebelum diberikan
latihan
6. Anjurkan ROM Exercise aktif: jadual; keteraturan, Latih
ROM pasif.
Exercise
promotion
1. Bantu identifikasi
program latihan yang sesuai
2. Diskusikan dan instruksikan pada klien mengenai latihan
yang tepat
Exercise
terapi ambulasi
1. Anjurkan dan Bantu klien duduk di tempat tidur sesuai
toleransi
2. Atur posisi setiap 2 jam atau sesuai toleransi
3.
Fasilitasi penggunaan alat Bantu
Self care
assistance:
Bathing/hygiene,
dressing, feeding and toileting.
1. Dorong keluarga untuk berpartisipasi untuk kegiatan mandi dan kebersihan
diri, berpakaian, makan dan toileting klien
2. Berikan bantuan kebutuhan sehari – hari sampai klien dapat merawat secara
mandiri
3.
Monitor kebersihan kuku, kulit, berpakaian , dietnya
dan pola eliminasinya.
4.
Monitor kemampuan perawatan diri klien dalam memenuhi
kebutuhan sehari-hari
5. Dorong klien melakukan aktivitas normal keseharian sesuai kemampuan
6.
Promosi aktivitas sesuai usia
|
5.
|
Kurang
pengetahuan tentang penyakit dan perawatan nya
|
Setelah dilakukan asuhan keperawatan, pengetahuan klien
meningkat.
Knowledge : Illness Care dg kriteria :
1 Tahu Diitnya
2 Proses penyakit
3 Konservasi energi
4 Kontrol infeksi
5 Pengobatan
6 Aktivitas yang dianjurkan
7 Prosedur pengobatan
8 Regimen/aturan pengobatan
9 Sumber-sumber kesehatan
10
Manajemen penyakit
|
Teaching : Dissease Process
1. Kaji tingkat pengetahuan klien dan
keluarga tentang proses penyakit
2. Jelaskan tentang patofisiologi penyakit, tanda dan gejala serta penyebab
yang mungkin
3. Sediakan informasi tentang kondisi klien
4. Siapkan keluarga atau orang-orang yang berarti dengan informasi tentang
perkembangan klien
5. Sediakan informasi tentang diagnosa klien
6. Diskusikan perubahan gaya hidup yang mungkin diperlukan untuk mencegah
komplikasi di masa yang akan datang dan atau kontrol proses penyakit
7. Diskusikan tentang pilihan tentang terapi atau pengobatan
8. Jelaskan alasan dilaksanakannya tindakan atau terapi
9. Dorong klien untuk menggali pilihan-pilihan atau memperoleh alternatif
pilihan
10. Gambarkan komplikasi yang mungkin terjadi
11. Anjurkan klien untuk mencegah efek samping dari penyakit
12. Gali sumber-sumber atau dukungan yang ada
13. Anjurkan klien untuk melaporkan tanda dan gejala yang muncul pada petugas
kesehatan
14. kolaborasi dg tim yang lain.
|
6.
|
Defisit self care
|
Setelah dilakukan asuhan keperawatan, klien
mampu Perawatan diri
Self care :Activity Daly Living (ADL)
dengan indicator :
· Pasien dapat
melakukan aktivitas sehari-hari (makan, berpakaian, kebersihan, toileting,
ambulasi)
· Kebersihan diri pasien
terpenuhi
|
Bantuan perawatan
diri
1.
Monitor kemampuan pasien terhadap perawatan diri
2.
Monitor kebutuhan akan personal hygiene, berpakaian,
toileting dan makan
3.
Beri bantuan sampai klien mempunyai kemapuan untuk
merawat diri
4.
Bantu klien dalam memenuhi kebutuhannya.
5.
Anjurkan klien untuk melakukan aktivitas sehari-hari
sesuai kemampuannya
6.
Pertahankan aktivitas perawatan diri secara rutin
7.
Evaluasi kemampuan klien dalam memenuhi kebutuhan
sehari-hari.
8.
Berikan reinforcement atas usaha yang dilakukan dalam
melakukan perawatan diri sehari hari.
|
7.
|
PK:
Hipo / Hiperglikemi
|
Setelah dilakukan asuhan keperawatan,
diharapkan perawat akan menangani dan meminimalkan episode hipo /
hiperglikemia
|
Managemen
Hipoglikemia:
1. Monitor tingkat gula darah sesuai indikasi
2. Monitor tanda dan gejala hipoglikemi ; kadar gula darah < 70 mg/dl,
kulit dingin, lembab pucat, tachikardi, peka rangsang, gelisah, tidak sadar ,
bingung, ngantuk.
3. Jika klien dapat menelan berikan jus jeruk / sejenis jahe setiap 15 menit
sampai kadar gula darah > 69 mg/dl
4. Berikan glukosa 50 % dalam IV sesuai protokol
5. K/P kolaborasi dengan ahli gizi untuk dietnya.
Managemen
Hiperglikemia
1. Monitor GDR sesuai indikasi
2. Monitor tanda dan gejala diabetik ketoasidosis ; gula darah > 300
mg/dl, pernafasan bau aseton, sakit kepala, pernafasan kusmaul, anoreksia,
mual dan muntah, tachikardi, TD rendah, polyuria, polidypsia,poliphagia,
keletihan, pandangan kabur atau kadar Na,K,Po4 menurun.
3. Monitor v/s :TD dan nadi sesuai indikasi
4. Berikan insulin
sesuai order
5. Pertahankan akses
IV
6. Berikan IV fluids
sesuai kebutuhan
7. Konsultasi dengan dokter jika tanda dan gejala Hiperglikemia menetap atau
memburuk
8. Dampingi/ Bantu ambulasi jika terjadi hipotensi
9. Batasi latihan ketika gula darah >250 mg/dl khususnya adanya keton
pada urine
10. Pantau jantung dan sirkulasi ( frekuensi & irama, warna kulit, waktu
pengisian kapiler, nadi perifer dan kalium
11. Anjurkan banyak
minum
Monitor
status cairan I/O sesuai kebutuhan
|
8.
|
PK
: Infeksi
|
Setelah
dilakukan asuhan keperawatan, perawat akan menangani / mengurangi komplikasi
defesiensi imun
|
1.
Pantau tanda dan gejala infeksi primer & sekunder
2.
Bersihkan lingkungan setelah dipakai pasien lain.
3.
Batasi pengunjung bila perlu.
4.
Intruksikan kepada keluarga untuk mencuci tangan saat
kontak dan sesudahnya.
5.
Gunakan sabun anti miroba untuk mencuci tangan.
6.
Lakukan cuci tangan sebelum dan sesudah tindakan
keperawatan.
7.
Gunakan baju dan sarung tangan sebagai alat pelindung.
8.
Pertahankan teknik aseptik untuk setiap tindakan.
9.
Lakukan perawatan luka dan dresing infus setiap hari.
10.
Amati keadaan luka dan sekitarnya dari tanda – tanda
meluasnya infeksi
11.
Tingkatkan intake nutrisi.dan cairan
12.
Berikan antibiotik sesuai program.
13.
Monitor hitung granulosit dan WBC.
14.
Ambil kultur jika perlu dan laporkan bila hasilnya
positip.
15.
Dorong istirahat yang cukup.
16.
Dorong peningkatan mobilitas dan latihan.
17.
Ajarkan keluarga/klien tentang tanda dan gejala
infeksi.
|
DAFTAR
PUSTAKA
Brunner & Suddart, 2002, Buku Ajar Keperawatan Medikal Bedah, Vol
3, Edisi 8, Penerbit RGC, Jakarta.
Johnson, M.,et all, 2002, Nursing Outcomes
Classification (NOC) Second Edition, IOWA Intervention Project, Mosby.
Mc Closkey, C.J., Iet all, 2002, Nursing
Interventions Classification (NIC) second Edition,
IOWA Intervention Project, Mosby.
NANDA, 2012, Diagnosis Keperawatan NANDA : Definisi dan Klasifikasi.
Noer,
Prof.dr.H.M. Sjaifoellah. 2004. Ilmu Penyakit Endokrin dan Metabolik, Buku
Ajar Ilmu Penyakit Dalam, Jilid I. Jakarta : Balai Penerbit FKUI.
Teguh, Subianto. (2009). Asuhan Keperawatan
Diabetes Mellitus. [ serial Online] cited 12 Februari 2012], avaible from
URL: http://teguhsubianto.blogspot.com/2009/06/asuhan-keperawatan-diabetes-mellitus.htmlhttp://www.hyves.web.id/askep-diabetes-melitus/
Umami, Vidhia, Dr. 2007. At a Glance Ilmu
Bedah , Edisi Ketiga. Jakarta : Penerbit Erlangga
.jpg)

.jpg)
.gif)

Apakah penyakit dm dengan adanya luka di kaki dapat di sembuhkan ?
ReplyDeleteTerimkasih atas artikelnya menambah pengetahuan.